Effectieve ketensamenwerking voor de juiste zorg op de juiste plek
Met de introductie van het programma De Juiste Zorg op de Juiste Plek heeft het ministerie van VWS als doel gesteld “het voorkomen van zorg, het verplaatsen van zorg en het vervangen van zorg.”(1) In lijn met de ingezette decentralisatie van zorgtaken in 2015 worden zorgorganisaties ook hierbij aangespoord om de samenwerking aan te gaan binnen de eigen regio. In de praktijk blijkt deze samenwerking gefragmenteerd en met wisselende resultaten. Dit komt sterk naar voren waar het de doorstroom van patiënten tussen ziekenhuizen en verpleeginstellingen betreft. Dat is jammer, want ineffectieve doorstroom leidt tot verkeerde bed-problematiek, oplopende wachtlijsten en soms zelfs tot opnamestops(2).
Ineffectieve doorstroom leidt tot verkeerde bed-problematiek, oplopende wachtlijsten en soms zelfs tot opnamestops
Toegepaste verbetermaatregelen variëren van voorrang verlenen aan ziekenhuispatiënten bij het vergeven van verpleeghuisplekken(3) tot het inzichtelijk maken van beschikbare verpleeghuiscapaciteit(4) of het realiseren van een transferafdeling in het ziekenhuis waar patiënten ‘wachten’ tot ze terecht kunnen in een verpleeginstelling(5) . Zorgpartijen zijn nu op zoek naar de combinatie die werkt in de eigen regionale context. Wat hierbij opvalt is dat de kwantitatieve effecten in algemene zin vaak onbekend zijn.
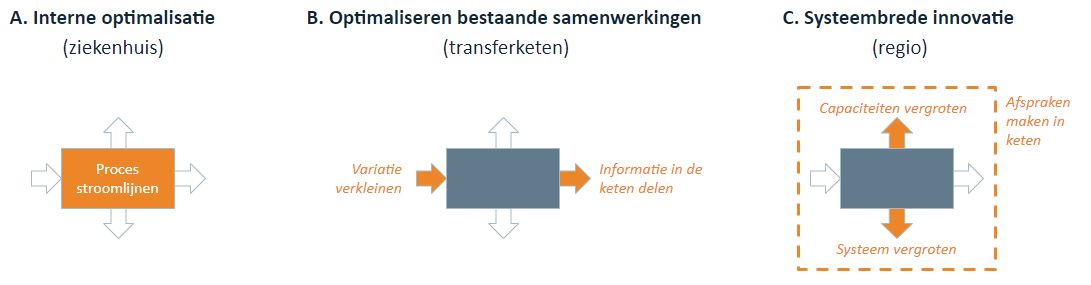
Knelpunten en maatregelen vallen uiteen in drie oplossingsrichtingen
Vorig jaar onderzocht ik de kwantitatieve effecten van zorg-logistieke maatregelen gericht op een goede doorstroom tussen ziekenhuizen en zorginstellingen. We toetsten een brede set van mogelijke maatregelen bij een aantal ziekenhuizen (“Wat wordt al toegepast?”) en hebben die vervolgens gesimuleerd, gebruikmakend van ziekenhuisdata (“Wat is het effect?”). Uit de resultaten blijkt dat de meeste ‘verkeerde ligdagen’ worden opgelopen doordat het merendeel van de patiënten een kleine vertraging van enkele dagen kent. Er is ook wel sprake van langliggers, maar dat is vaak maar een beperkt aantal. De voordelen zijn daarom vooral te behalen met verbetermaatregelen gericht op de eerste, veel grotere groep patiënten.
De grootste kwantitatieve effecten blijken te behalen door meer ontslaggericht te werken en beter gebruik te maken van de flexibiliteit bij vervolgzorginstellingen. Inpassing vereist echter altijd een samenhangend pakket van maatregelen.
- Interne optimalisatie: door het interne proces te stroomlijnen is er beter zicht op vraag en aanbod waardoor er eerder en met de juiste informatie kan worden begonnen met het transferproces
- Optimaliseren van bestaande samenwerkingen: door met ketenpartners af te stemmen over vraag en aanbod kan er beter gebruik worden gemaakt van de beschikbare capaciteit
- Systeembrede innovatie: door vraag en capaciteit op regioniveau met elkaar te verbinden worden nieuwe, integrale oplossingen gevonden waarbij de patiënt centraal staat

In de praktijk zien we dat met de eerste stap al vaak verrassend veel te winnen is.
In gesprek met specialisten blijkt bijvoorbeeld dat de voorlopige ontslagdatum (VOD) vaak ‘aan de veilige kant zit’. Door de VOD scherper te kiezen en het interne transferbureau eerder te betrekken kunnen patiënten in de meeste gevallen eerder naar vervolgzorg dan nu het geval is. Een ander voorbeeld betreft het opnamebeleid. Door het uitgangspunt te hanteren ‘dagopname tenzij…’ in plaats van ‘klinische opname tenzij…’ kunnen sommige opnamen in het geheel voorkomen worden. Door een slimme combinatie van maatregelen in te zetten blijkt een ligduurverkorting van 5% tot 10% vaak haalbaar. Indien verzilverd als besparing (NB: dit is een keuze) resulteert dit voor een gemiddeld ziekenhuis in een kostenreductie van € 1 a 2 mln.
Door een slimme combinatie van maatregelen in te zetten blijkt een ligduurverkorting van 5% tot 10% vaak haalbaar.
Start intern en borg succesfactoren vanaf de start
Een succesvolle aanpak combineert inzichten en belangen van verschillende interne en externe partijen. Deze zijn niet vanzelfsprekend in lijn met elkaar. Door de VOD scherper te kiezen zullen transferverpleegkundigen bijvoorbeeld vaker dubbelwerk ervaren, omdat een patiënt toch niet tijdig gereed voor ontslag blijkt te zijn. Zolang de voordelen opwegen tegen de nadelen is dat op zich niet erg, maar er moet natuurlijk wel rekening mee worden gehouden in de communicatie en de bezetting van het transferbureau. In de praktijk zijn er een aantal belangrijke succesfactoren.
- Een passende aanpak vraagt om goede voorbereiding. Verbeteren van doorstroming raakt de manier van werken van meerdere afdelingen. Hiervoor is het van belang dat vooraf ziekenhuis-breed de doelstellingen en uitgangspunten worden vastgesteld, zodat een gemeenschappelijk kader ontstaat. Vervolgens is het van belang het gesprek te kunnen voeren op basis van een datagedreven inzicht in de omvang van de uitdaging en de mogelijkheden die er zijn. Te veel initiatieven strandden vanwege ‘een overvloed aan meningen’ en een gebrek aan perspectief.
- Breng de specialist in de lead. De (on)mogelijkheden van hoe het anders kan verschillen per vakgroep en komen pas echt aan het licht tijdens inhoudelijke werksessies o.b.v. relevante en begrijpelijke datadoorsnedes. Laat ‘de arts in de lead’ daarom geen holle frase zijn, maar expliciteer de leidende rol van specialisten en vakgroepen in het verbeterproces.
- Verzilvering op ziekenhuisniveau vraagt om een extra stap. Verbeteringen in door- en uitstroom uiten zich namelijk in ‘een bed vrij op afdeling X’, ‘lagere bedbezetting ’s nachts op afdeling Y’, etc. Deze lokale verbeteringen vergen dus nog een concrete vertaling naar ziekenhuis-brede maatregelen (‘afdeling A sluiten’, ‘afdeling B naar dagverpleging’, ‘meer productieruimte’, etc.). Het is daarom van belang om tot een gedragen implementatieplan te komen per vakgroep dat optelt tot het gedeelde doel.
Zorgaanbieders op zoek naar een gezamenlijke aanpak
Parallel aan de interne optimalisatie zullen ziekenhuizen en vervolgzorginstellingen een gezamenlijke inschatting moeten maken van het verbeterpotentieel en haalbare maatregelen. Omdat kosten en baten van maatregelen vaak niet bij dezelfde partij vallen zullen zorgaanbieders op zoek moeten gaan naar een manier van het delen van deze kosten en baten. In deze gezamenlijke aanpak spelen (investeren in) onderlinge afhankelijkheid en vertrouwen een grote rol. In het creëren van een dergelijk ketenpartnerschap zullen zorgaanbieders daarom selectief moeten zijn in het aantal ketenpartners waar het zaken mee doet. In deze afweging dienen zowel het patiëntperspectief als het maatschappelijke perspectief te worden meegenomen. Immers, het terugbrengen van het aantal verpleeginstellingen heeft directe impact op de keuzevrijheid van de patiënt en regionale verbondenheid van het ziekenhuis.
Zelf aan de slag?
Heb je interesse om hier zelf mee aan de slag te gaan? Neem dan contact met Sander op. Hij graag het gesprek graag aan om het complete verhaal te delen en te bepalen wat voor jouw organisatie de meest relevante punten zijn om dieper op in te gaan. Hier vindt je alvast een samenvatting van de belangrijkste punten (download one-pager).