Alle stakeholders zijn het erover eens: zorg moet op de juiste plaats, waarbij ziekenhuizen zich steeds beter inbedden in de regio en zorg steeds meer thuis of in eerste lijn plaatsvindt. Maar elk ziekenhuis dat daarmee start, merkt dat deze transitie niet alleen zeer waardevol (en uitdagend!) is, maar ook de financiële gezondheid ondergraaft, wanneer geen aanvullende maatregelen worden genomen. Wat kun je als ziekenhuis doen om voluit te regionaliseren, maar dan wel zo dat je het ook financieel vol kunt houden? Vier oplossingsrichtingen, die alle vier vanaf het begin bewust meegenomen moeten worden.
WAAROM BEDREIGT REGIONALISERING DE FINANCIËLE POSITIE?
Wanneer regionalisering succesvol is, krimpt (voor die zorg) per saldo de hoeveelheid zorg en de omzet binnen het ziekenhuis. Zeker wanneer het hoofdlijnenakkoord aangehouden wordt en de ontstane ruimte niet met extra zorg wordt ingevuld. Zelfs meer gespecialiseerde ziekenhuizen met sterke groei in complexe zorg, zullen per saldo een terugval in hun groei zien. Tegelijk dalen de vaste kosten niet of nauwelijks bij het verplaatsen van zorg naar andere plekken in de keten. Daarmee wordt de dekking van de vaste kosten ondergraven.
Ook zien we regelmatig dat in de huidige tariefafspraken de zorg die voor verplaatsing in aanmerking komt eigenlijk best gunstige contributiemarge oplevert. Per saldo is het netto, negatieve effect op het resultaat groter dan wellicht intuïtief verwacht, kijkend naar de omvang en complexiteit van de verplaatste zorg.
Nu is het zo dat verzekeraars bereid zijn deze transitie financieel te ondersteunen. Maar deze steun is tijdelijk van aard (vaak 2-3 jaar), terwijl het onderliggende probleem van verminderde dekking op vaste kosten – zonder innovatieve maatregelen – na die periode niet verdwenen is. Te vaak zien we nog ziekenhuizen die wel deze beweging maken, maar het financiële probleem nog voor zich uit schuiven.
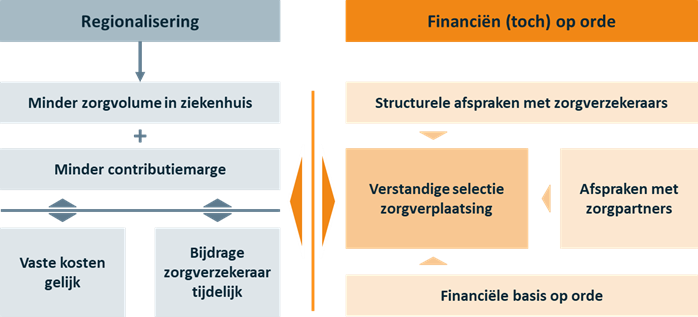
VIER MAATREGELEN DIE AANVULLEND INGEZET KUNNEN WORDEN
Hoe goed de maatschappelijke ontwikkeling van zorg op de juiste plaats ook is, dat mag geen reden zijn om het financiële vraagstuk buiten het gezichtsveld te houden: laat het juist integraal onderdeel van de planvorming en besprekingen met stakeholders zijn. Dit geldt wanneer het ziekenhuis zich ‘volgend’ opstelt, maar zeker als het een meer coördinerende rol heeft in de regio. En we zien wel degelijk oplossingsrichtingen. We noemen er vier, die naast elkaar ingezet kunnen worden:
- Juiste selectie van zorgportfolio en zorgverplaatsing
- Structurele afspraken met zorgverzekeraars
- Aanvullende afspraken met zorgpartners
- Financiële basis op orde brengen
1. JUISTE SELECTIE VAN ZORGPORTFOLIO EN ZORGVERPLAATSING
Om te beginnen is het goed om de financiële invalshoek te betrekken bij de afweging welke zorg te gaan verplaatsen in de keten. Het is niet verantwoord om alleen vanuit haalbaarheid te selecteren welke zorg hiervoor in aanmerking komt. Bekijk – naast wat past bij het gewenste profiel van het ziekenhuis op langere termijn – ook wat de financiële impact is. Op z’n minst kan de fasering in de tijd zo gekozen worden dat de impact op dekkingsbijdrage niet sneller gaat dan compenserende ontwikkelingen en maatregelen.
2. STRUCTURELE AFSPRAKEN MET ZORGVERZEKERAARS
Gegeven het bovenstaande: wees allereerst voorzichtig met het maken van krimp-afspraken; die zijn lastig te realiseren gegeven groeiende zorgvraag en financieel lastig op te vangen. Verder kunnen en moeten er ook tariefafspraken met zorgverzekeraars worden gemaakt voor NA de transitie. Dit kan diverse vormen hebben en vindt zijn rechtvaardiging in per saldo lagere kosten per patiënt.
Waar relevant kan populatiebekostiging een passende oplossing bieden: dan wordt het ziekenhuis beloond voor de integrale kostendaling in de regio, die het bewerkstelligt. Maar ook minder vergaande afspraken zijn bruikbaar, zoals het herzien van de tarieven per DBC (nu vaak nog vooral historisch bepaald, maar niet altijd een goede weerspiegeling van de werkelijke kosten – deels te hoog, deels te laag) en het komen tot reële vergoedingen (liefst value-based) voor e-health zorgactiviteiten.
3. AANVULLENDE AFSPRAKEN MET ZORGPARTNERS
Zeker waar afspraken met zorgverzekeraars geen soelaas bieden, kan ook verkend worden met partners in de keten of de winst die in de keten geboekt wordt gedeeld kan worden. Wanneer partners de betreffende zorg (met hulp van en in samenwerking met het ziekenhuis) tegen lagere kosten kunnen leveren, is er ruimte om extra marge te verdelen. Of in ieder geval een faire vergoeding te geven voor de ondersteuning die het ziekenhuis biedt, bijvoorbeeld door periodiek advies of consulten ter plaatse te geven. Dat legt meteen ook een duurzamere basis voor kwaliteitsborging. Indien nodig en strategisch passend kan zelfs een vergaande juridische samenwerking of fusie overwogen worden, om het probleem van gescheiden financiële belangen op te lossen.
4. FINANCIËLE BASIS OP ORDE BRENGEN
Naast maatregelen aan de opbrengstenkant, is er ook werk te doen aan de kosten. Om te beginnen moet een traject in gang gezet om ‘oude’ vaste kosten af te schalen. Wanneer regionalisering succesvol is, is er bijvoorbeeld minder ruimte nodig voor polikliniek en kliniek. Stel ook daadwerkelijk minder ruimte beschikbaar (voordat het ongemerkt volloopt) en verhuur of verkoop de vrijgekomen ruimte.
Eerlijk is eerlijk, dat zet meestal pas zoden aan de dijk wanneer het gebundeld kan worden tot een compleet pand of grondgebied dat voor alternatieve bestemming vrijgemaakt kan worden. Maar denk zeker ook aan ketenpartners die wel moeten groeien.
Er zal voor de langere termijn ook gewerkt moeten worden aan de samenstelling van het MSB. Verschuiving in de geleverde zorg, vertaalt zich door in de aantallen en samenstelling van medisch specialisten. En vergaander, ook verschuiving van inzet van artsen naar technologie. Anders zit het ziekenhuis (en de MSB) straks met een onbalans in vraag en aanbod.
Tenslotte kan deze transitie extra aanleiding zijn om fundamenteel naar de kosten, marges en portfolio van het ziekenhuis te kijken. Ook los van de regionalisering kunnen hier mogelijkheden liggen om ruimte vrij te maken en in de exploitatie. Veel ziekenhuizen hebben afgelopen 2 jaar ontdekt dat het loont om het hele ziekenhuis kritisch tegen het licht te houden en te werken aan een gezond financieel resultaat om een ingrijpende transitie als deze mogelijk te maken.
REGIONALISERING MOET EN KAN
Laat dit betoog geen blokkade vormen om zorg naar de juiste plaats te brengen: dat is immers wenselijk voor patiënten en onontkoombaar als we de zorg betaalbaar willen houden. Het is juist bedoeld als aanmoediging, maar dan wel duurzaam: niet maar ‘meedoen met de trends’ en zien wat de financiële consequenties zijn, maar financiële effecten integraal deel van de plannen & oplossingsrichtingen maken. Zo werken we samen aan duurzame zorg, die we zelf ook willen krijgen wanneer we die nodig hebben.
MEER LEZEN?
In de blogreeks ‘Zonder ziekenhuis, geen regionaal zorgnetwerk: drie perspectieven’, gaf eerder ook Lidewey, haar visie over hoe om te gaan met de uitdagingen rondom een regionaal zorgnetwerk. Wil je graag verder lezen over dit thema of in contact komen om door te praten? We horen het graag.
Houding en rol van het ziekenhuis cruciaal voor evenwichtige samenwerking in de regio





